- Faute de financements, les bâtiments des hôpitaux bretons se dégradent, au détriment de la sécurité des usagers. Les plans annoncés misent sur l’emprunt pour financer leurs rénovations, alors que les déficits se creusent d’année en année.
- Face à cet enjeu, l’ARS recommande aux établissements d’augmenter leur activité, pour engranger plus de recettes, alors que les bâtiments sont inadaptés.
- Ce programme de recherche d’économies passe aussi par la fermeture de lits, notamment pour développer la chirurgie ambulatoire, qui creuse un peu plus les déficits. Un cercle vicieux, au détriment du service public de la santé.
En vingt ans, le déficit des hôpitaux publics n’a jamais été aussi élevé, atteignant 2,5 % de leurs recettes en 2024. Et, loin d’être épargné par l’exécutif dans le cadre du budget 2026, l’hôpital est sommé d’être toujours plus performant, avec encore moins de moyens. À ce jour, à l’échelle de la Bretagne, pas moins de huit centres hospitaliers sont en attente de restructuration, pour un montant total d’investissement estimé à 1,1 milliard d’euros.
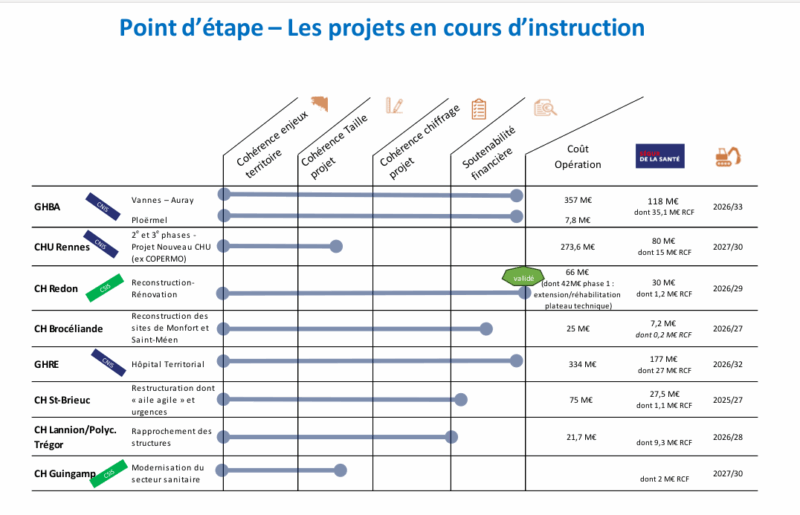
Au compte-goutte, l’agence régionale de santé (ARS) annonce des enveloppes financières, comme à Guingamp, le 27 juin 2025, avec la validation d’un plan de financement à 101 millions d’euros, dont la moitié doit être emprunté par l’hôpital, l’autre moitié étant financée par l’ARS et le département des Côtes-d’Armor.
Sur le papier, le projet de rénovation est financé. Mais, en pratique, comment des centres hospitaliers en déficit chronique vont-ils pouvoir emprunter et investir ? Pourtant, la situation devient urgente.
Des bâtiments non conformes pour la sécurité incendie
Au CHU de Rennes, le bâtiment accueillant une partie des activités de chirurgie est aujourd’hui « sous avis défavorable en matière de sécurité incendie ». À Redon, au sud de la Bretagne, « côté ouest, on doit mettre des draps aux fenêtres les jours de vent, sinon il passe à travers », témoigne une soignante de l’hôpital.

Et la vétusté des bâtiments coûte cher, notamment en chauffage : les dépenses énergétiques sont estimées par la direction du centre hospitalier à environ 1 million d’euros par an. Et ici, comme au CHU de Rennes, une partie des bâtiments ne devrait plus accueillir de public au regard de la sécurité incendie. Depuis six ans, les « locaux sommeil », hébergeant les patients hospitalisés, devraient être fermés au public.
« On continue à accueillir des résidents en chambre double pour leur fin de vie. »
Pour garder le bâtiment ouvert, le centre hospitalier paie une équipe de sept personnes dédiée à la sécurité, sur place 24 h/24, coût : 800.000 euros par an, selon nos informations.
Plus au cœur de la Bretagne, au centre hospitalier de Brocéliande, une médecin rappelait lors d’un conseil de surveillance en octobre 2024, que « l’état des bâtiments ne permettra pas d’attendre plusieurs années : le risque de rupture d’exploitation est réel [c’est-à-dire le fait de devoir fermer les bâtiments à moyen terme]. Il est primordial d’avancer rapidement sur ce sujet. »
Un point de vue appuyé par une infirmière : « Cela fait 13 ans que j’entends parler d’une reconstruction sur Saint-Méen et que rien n’aboutit. Pendant ce temps, on continue à accueillir des résidents en chambre double pour leur fin de vie. Les conditions de travail et d’hébergement se détériorent alors que le terrain est disponible et propriété de l’établissement. »
Des centres hospitaliers en concurrence pour récupérer des crédits
Sur le constat tout le monde est d’accord : les centres hospitaliers bretons doivent être rénovés, parfois totalement reconstruits. Pour la plupart, les projets sont dans les cartons depuis plus de dix ans mais Redon et Guingamp sont, à ce jour, les seuls dont le financement a été validé officiellement, en 2025.
À Redon, l’ARS a promis une enveloppe de 30 millions d’euros pour financer la réalisation d’un nouveau bâtiment d’hospitalisation, d’ici à 2028.
« Les deuxième et troisième phases [restructuration du plateau technique et des locaux logistiques] dépendent de la capacité d’auto-financement, souligne Mathilde Hignet, députée d’Ille-et-Vilaine La France Insoumise, membre du conseil de surveillance. Mais au regard de la situation financière, on peut douter de la capacité du centre hospitalier à financer ces phases. » Comment emprunter quand le déficit s’élève à 4 millions d’euros à fin 2024 et ne cesse de se creuser ? Il était de 3,5 millions d’euros en 2023.
Et le financement accordé à Redon ou à Guingamp par l’Agence régionale de santé fait craindre aux autres centres hospitaliers de n’avoir plus que des miettes. L’ARS l’a précisé en conseil de surveillance de Redon : les 30 millions d’euros donnés à cet hôpital sont pris sur le fonds d’intervention régional, enveloppe allouée, chaque année (254,2 millions d’euros en 2024), par le ministère de la Santé et l’État à l’agence régionale de santé Bretagne pour financer les établissements de santé
Les millions promis aux uns sont autant d’argent en moins pour les autres établissements de santé, d’autant plus dans un contexte budgétaire contraint. Dans son projet de budget pour 2026, l’ex-Premier ministre François Bayrou prévoyait que la santé doive contribuer aux économies à hauteur de 5,5 milliards d’euros.
Au centre hospitalier de Brocéliande, la procédure patine depuis cinq ans, à cause de difficultés pour trouver un terrain disponible pour accueillir le nouvel hôpital et le président du conseil de surveillance de l’hôpital, maire de Montfort-sur-Meu, craint pour le maintien de ses subventions. « Si nous ne validons pas notre projet rapidement, il y a un risque de perte des crédits vers d’autres centres hospitaliers », s’inquiète Fabrice Dalino.
Le projet de reconstruction est estimé à 25 millions d’euros et doit être financé en partie par 7,2 millions d’euros promis par l’État.
Pour rénover, il faut augmenter les recettes…
À Vitré aussi. D’après un document interne consulté par Splann !, la mise en œuvre du projet de rénovation est « vitale » pour la survie de l’établissement. En décembre 2022, l’ARS avait débloqué une enveloppe de 11 millions d’euros sur les 32 millions d’euros nécessaires à la restructuration.
Mais pour trouver les 20 millions d’euros restants, le centre hospitalier doit démontrer sa « soutenabilité financière » notamment avec « un niveau d’activité qui permette de financer sa modernisation ».
Or, comment développer l’activité avec des bâtiments déjà inadaptés ? À Redon, les représentants CGT et CFDT ont émis un avis défavorable sur le plan de financement du projet en janvier 2025 parce que la direction et l’ARS prévoient un nombre de lits légèrement en baisse, notamment pour développer l’ambulatoire, mais une activité en hausse de 2 % par an.
…mais pour augmenter les recettes, il faut rénover
L’équation qui laisse les syndicats dubitatifs : comment faire plus avec moins ? Pour la directrice, c’est un cercle vertueux : « Après la première phase de travaux, d’une part, les dépenses de sécurité et énergétiques vont baisser, explique Anne Rousselot-Soullière. Et d’autre part, le nouveau bâtiment « sommeil » permettra d’avoir de meilleures conditions d’accueil pour renforcer l’attractivité des patients, et l’attractivité vis-à-vis des médecins. »
À Guingamp, le projet de reconstruction de l’établissement vient d’être validé. Cinquante-six millions d’euros restent toutefois à la charge de l’hôpital, dont le déficit est croissant.
Olivier Quéré qui représente la communauté médicale de l’hôpital, est confiant, malgré un déficit important. « Nous avons une activité en flèche depuis deux ans. Et après la reconstruction, nous pourrons diminuer nos dépenses de chauffage parce qu’actuellement l’hôpital n’est pas du tout isolé. Il n’y aura aucune réduction de lits, et nous aurons une chirurgie complète, jour et nuit. Il n’y a eu aucune concession avec l’ARS sur ce sujet. » Si le médecin insiste bien sur ce dernier point, c’est qu’il avait refusé de signer la première ébauche du projet de reconstruction.
Si le médecin insiste bien sur ce dernier point, c’est qu’en août 2022, un rapport mandaté par l’ARS avait préconisé, notamment, que l’activité chirurgicale de l’hôpital devienne exclusivement ambulatoire, et que la maternité saute. Le tout pour envisager une activité qui augmente à Guingamp, compensant une situation financière « très dégradée, malgré la mise en œuvre de plans de retours à l’équilibre successifs ».
L’hôpital « mère » du groupement, Saint-Brieuc, avait ensuite repris ces deux orientations dans son projet médico-soignant, une feuille de route où sont planifiées les activités médicales sur cinq ans, de 2023 à 2028, et pour tous les sites de son groupement hospitalier.
« Le tout ambulatoire, ça n’a pas de sens pour la population âgée de notre territoire »
L’arrêt des accouchements n’a pas été remis en cause par les équipes de Guingamp. La maternité n’en réalise déjà plus depuis avril 2023 et elle sera remplacée, nous explique Olivier Quéré « par un centre de gynécologie et de suivi de grossesse ».
Par contre, le passage à une chirurgie programmée, c’est-à-dire pour des opérations effectuées seulement en journée, n’a pas été au goût de la direction de Guingamp et des équipes médicales. Elles refusent de signer le document : « On doit garder notre chirurgie complète, la chirurgie tout ambulatoire ça n’a pas de sens pour la population âgée de notre territoire », explique Olivier Quéré.
L’ARS avait finalement émis une « réserve » sur le projet médico-soignant, cultivant un certain flou.
« J’avais bien ce doute sur la chirurgie ambulatoire, d’autant plus qu’on est saturés au niveau du bloc opératoire à Saint-Brieuc, on aurait été incapable d’absorber toute l’activité chirurgicale de Guingamp », reconnaît Régis Delaunay, qui a participé à l’écriture du projet, en tant que représentant des médecins du groupement hospitalier, aux côtés de la direction.
« Mais mon seul objectif était de convaincre l’ARS de nous valider un projet architectural pour Guingamp et de nous donner à l’époque au moins une centaine de millions d’euros. Parce que nos revenus financiers actuels ne nous permettent pas de faire fonctionner un hôpital, tout en investissant dans l’immobilier pour rénover par la suite, insiste-t-il, précisant : Nos quatre hôpitaux du groupement d’Armor cumulent dans leur ensemble 50 % du déficit de tous les établissements bretons. »
Moins de lits d'hospitalisation mais plus d'activité, le piège de l’ambulatoire
Le site briochin était en effet, jusqu’à fin 2024, un des seuls hôpitaux bretons à ne pas avoir retrouvé son activité depuis la crise sanitaire, avec 30 millions d’euros de déficit sur l’année 2024, et des factures payées sur un délai moyen de 170 jours, nous indique la direction. « On priorise l’achat des médicaments et l’alimentaire. Mais certaines entreprises, notamment pour des opérations de maintenance, ne veulent plus nous faire de devis. C’est dramatique pour le tissu économique local », déplore la directrice, Ariane Bénard.
Ce qui a creusé un tel déficit ? « L’inflation, le coût de l’énergie, les revalorisations de salaire des soignants décidées par l’État en sortie de crise du Covid », répond Régis Delaunay. « Pour compenser ces dépenses, l’État aurait dû revaloriser les tarifs des séjours des patients pour qu’on puisse générer des recettes », poursuit-il, décrivant cette logique de financement de la T2A : les entrées d’argent dépendent du volume d’activités d’un hôpital. Une logique délétère, tant l’hôpital a des injonctions contradictoires.
L’activité ambulatoire est justement un bon exemple.
Depuis dix ans, à Saint-Brieuc comme ailleurs, le nombre de lits a diminué au profit de places, destinées à des patients hospitalisés dans la journée, en médecine ou chirurgie. Ce virage ambulatoire a été demandé à l’ensemble des hôpitaux, par les pouvoirs publics, avec des objectifs précis à tenir : 70 % de la chirurgie et 55 % de la médecine doivent se passer en ambulatoire d’ici 2022.
Mais cette injonction entre en collision avec une épée de Damoclès : augmenter les recettes.
Fabrice Liszak de Maszary, directeur de l’hôpital de Morlaix, explique le phénomène : « La valorisation de l’ambulatoire est inférieure à l’hospitalisation complète, et il faut en faire énormément, comme les cliniques, pour que ce soit rentable. C’est bien mieux pour les patients, mais clairement c’est une perte financière pour les hôpitaux. Il y a une forte demande des directeurs d’hôpitaux auprès du ministère pour qu’il y ait une revalorisation des tarifs. »
Cette conclusion nous est partagée, aussi, par la directrice de l’hôpital de Saint-Brieuc. Et si le CHU de Rennes n’a pas répondu à nos questions, nous avons pu consulter une note confidentielle produite par la direction, et destinée au ministre délégué Yannick Neuder, lors d’une visite au CHU de Rennes, le 7 janvier 2025. On peut y lire que « la part prépondérante de l’ambulatoire […] pénalise lourdement les recettes du CHU ».
Mi-juillet, le site des Échos relatait que selon François Bayrou, les hôpitaux devront pourtant bien s’appuyer sur la médecine ambulatoire pour faire des économies, dans le cadre du budget 2026.
Les petits hôpitaux dans un goulot d’étranglement
Saint-Brieuc vient tout juste de remonter la pente en retrouvant, début 2025, son niveau d’activité d’avant Covid. « Je ne suis pas inquiète, on va se rétablir. C’est infiniment plus problématique pour les petits établissements », reconnaît Ariane Bénard, directrice de l’hôpital briochin, en référence au site de Lannion.
Cet hôpital isolé, situé à 50 minutes de sa maison-mère, Saint-Brieuc, est « au bord du gouffre » selon les propos de Pascal Lasbleiz, représentant CGT de l’hôpital, avec un déficit record en 2024 de 20 millions d’euros.
En juillet 2024, la chambre régionale des comptes constatait « l’échec des plans de redressement mis en œuvre jusqu’à présent. Dès lors, l’engagement d’investissements sur le long terme n’est aujourd’hui plus envisageable. Cette situation est d’autant plus préoccupante que le taux de vétusté des équipements est aujourd’hui élevé (quelque 90 %). ».
Les juges des comptes publics insistent sur la situation de l’Ehpad, « dont la progression des recettes ne permet pas de couvrir celle des dépenses », ce qui impose à leur sens d’augmenter les tarifs d’hébergement.
Le chirurgien de l’hôpital Lannion doit opérer ses patients à la polyclinique du Trégor.
Mais du côté de Lannion, l’enjeu est vif de récupérer des parts de marché face au privé, puisque l’hôpital accueille seulement 15 % des patients de son bassin de vie pour un séjour chirurgical, quand la Polyclinique du Trégor en reçoit 40 %. Et comble de la situation, le chirurgien digestif de Lannion doit opérer ses patients atteints de cancer… à la polyclinique du Trégor puisque c’est elle qui a une autorisation de l’ARS.
La clinique rembourse une partie du temps médical au service public, mais la valorisation du séjour est empochée par la première. Dans ce match entre public et privé, l’ARS arbitre ainsi pour le second.
Quoi qu’il en soit, depuis l’abandon du rapprochement public-privé, « il n’y a pas de plan B à date pour Lannion », poursuit Ariane Bénard. Les urgences de Lannion sont en régulation nocturne permanente, depuis avril 2024.
Les patients sont donc hospitalisés et opérés ailleurs, provoquant une perte de recettes financières. En 2019, 68 % des hospitalisations provenaient des urgences. Ce n’est plus que 11 % en 2023. C’est un cercle vicieux.
L’hôpital accuse une baisse d’activité, de recettes, et perd encore davantage de chances d’attirer des médecins pour espérer renforcer les équipes. Et, in fine, les patients sont orientés vers le privé par leur médecin traitant pour être pris en charge rapidement, comme nous l’ont confié des chirurgiens de Lannion et de Guingamp.
« Oui, je suis inquiète », admet Ariane Bénard. « On subit la situation parce que le modèle de financement actuel ne permet pas à des établissements de cette taille, qui ont des urgences, un bloc opératoire et des soins critiques qui fonctionnent H24, de s’en sortir budgétairement. »
Illustrations par Achille Ménard
Des informations à nous communiquer ?
Écrivez-nous à contact [@] splann.org et nous vous expliquerons comment nous joindre des documents de façon sécurisée.
Contactez-nous →